截至2023年,全球新冠疫情已持续三年多,死亡人数累计超过690万(据世界卫生组织统计),这一数字不仅反映了病毒的残酷性,更揭示了各国公共卫生体系、社会应对能力乃至全球协作的深层问题,本文基于最新权威数据(来源:WHO、约翰斯·霍普金斯大学等),梳理死亡人数排名前列的国家,并分析其背后的成因与启示。
全球疫情死亡人数排名概览
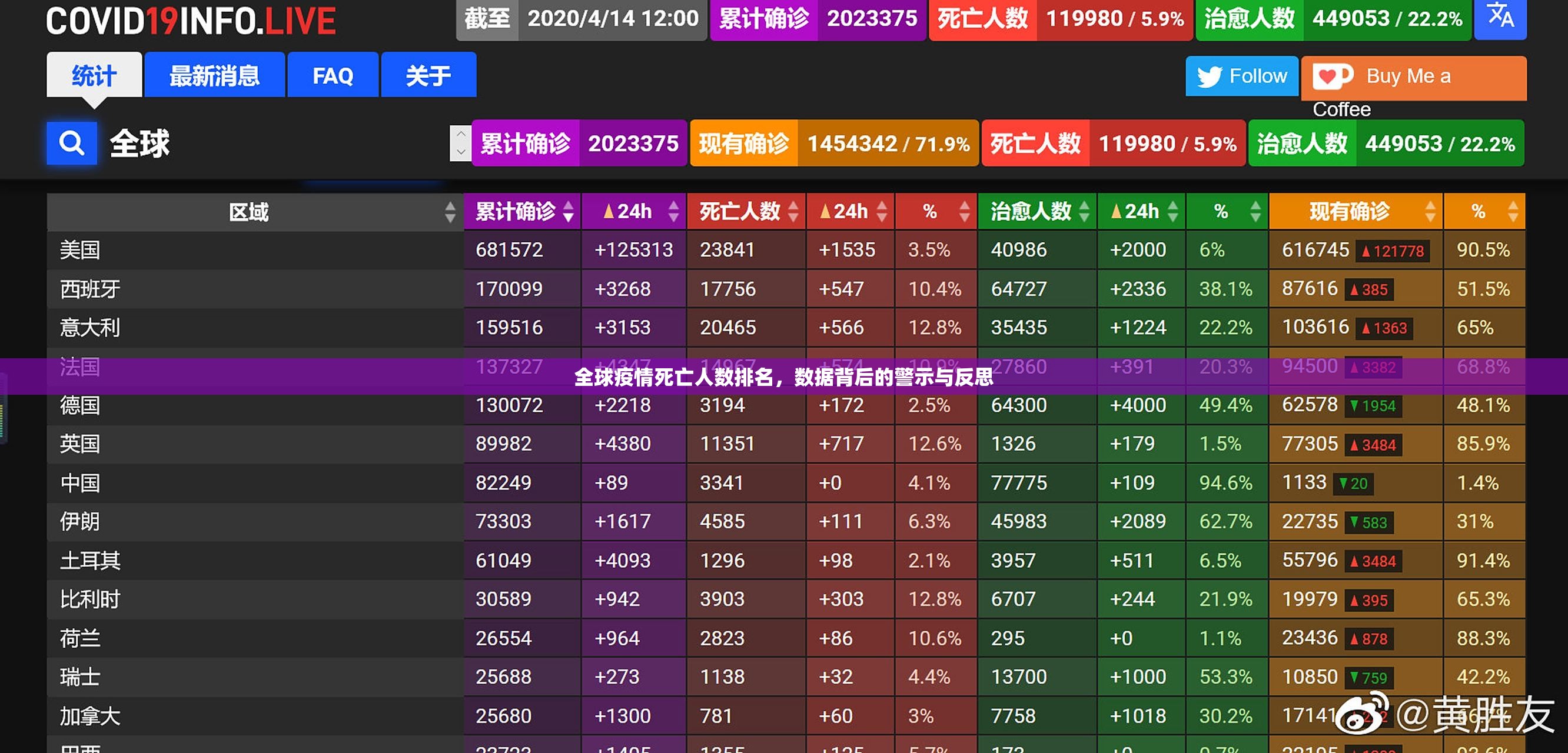
根据2023年6月更新的数据,死亡人数排名前十的国家如下(按累计死亡病例数降序排列):
- 美国(约112万死亡病例)
- 巴西(约70万死亡病例)
- 印度(约53万死亡病例)
- 俄罗斯(约39万死亡病例)
- 墨西哥(约33万死亡病例)
- 秘鲁(约22万死亡病例)
- 英国(约21万死亡病例)
- 意大利(约18万死亡病例)
- 德国(约17万死亡病例)
- 法国(约16万死亡病例)
这一排名并非偶然,其背后交织着人口规模、医疗资源、政策响应速度和社会文化等多重因素,值得注意的是,若按“每百万人死亡比例”重新排序,部分国家的排名将发生显著变化,秘鲁每百万人死亡比例高达6,000人,居全球首位,而美国虽死亡总数第一,但每百万人比例(约3,400人)仅排第十左右。
高死亡率国家的深层剖析
美国:资源丰富与应对失衡的悖论
作为全球医疗技术最发达的国家,美国的死亡人数却高居榜首,其原因值得深思,联邦与各州政策碎片化导致防控步调不一,部分地区过早放松隔离措施;医疗资源分配不均,低收入群体和少数族裔死亡率显著高于平均水平;疫苗政治化问题加剧了社会分裂,约30%的适龄人口始终拒绝接种,这些因素共同导致美国在疫情中付出了惨重代价。
巴西与印度:发展中国家的困境
巴西和印度分别位列第二、三名,凸显了发展中国家面临的独特挑战,巴西的疫情应对受政治动荡影响,联邦政府与地方政府在防疫策略上存在严重分歧,加之亚马孙地区医疗基础设施薄弱,导致病毒在贫困社区快速扩散,印度则因人口密度高、公共卫生系统超负荷,在德尔塔毒株暴发期间经历严重医疗挤兑,氧气短缺问题一度成为国际焦点。
欧洲国家的差异化表现
欧洲国家中,英国、意大利等早期“震中”死亡人数靠前,而德国、法国虽总数较高,但每百万人比例相对较低(德国约2,100人,法国约2,400人),这种差异与疫苗接种推进速度、医疗体系韧性密切相关,德国凭借高效的核酸检测和分级诊疗制度,避免了医疗系统崩溃;而意大利因老龄化严重和初期防控滞后,成为欧洲最早遭受重创的国家。
数据背后的全球反思
公共卫生体系的“韧性”考验
疫情暴露了许多国家公共卫生系统的脆弱性,死亡比例较高的国家如秘鲁、墨西哥,长期存在医疗资源不足、基层防控网络缺失等问题,相反,新西兰、韩国等虽人口密集,但通过早期边境管控、大规模检测和透明信息公开,将死亡率控制在较低水平,这证明,投入公共卫生基础设施和预警机制比临时应急更重要。
疫苗分配不均的警示
根据WHO数据,高收入国家疫苗接种率超过80%,而非洲部分地区仍低于20%,这种“免疫鸿沟”直接影响了全球死亡分布,南非因奥密克戎毒株冲击导致死亡率阶段性飙升,与其疫苗短缺密切相关,若未来不能完善全球疫苗公平分配机制,新一轮疫情可能再次撕裂世界。
死亡统计的科学性与透明度
全球实际死亡人数可能远高于官方数据,WHO2022年报告指出,因统计口径差异(如部分国家未计入非医院死亡病例),全球超额死亡人数可能接近1,500万,印度、非洲多国的数据漏报尤为明显,这提示我们,健全死亡监测系统和国际数据共享机制至关重要。
未来展望:从排名到行动
死亡人数排名不仅是一串冰冷数字,更是对人类文明应对危机能力的拷问,各国需从三方面发力:一是构建平战结合的公共卫生网络,提升基层疾控能力;二是加强全球协作,尤其在新疫苗研发和分配上消除壁垒;三是完善数据统计体系,通过数字化技术实现疫情动态精准监控。
新冠疫情终将过去,但它的教训必须铭记,每一次死亡背后都是一个生命的逝去,而每一个数字的变动,都呼唤着人类对生命更大的敬畏与责任。

 微信扫一扫打赏
微信扫一扫打赏