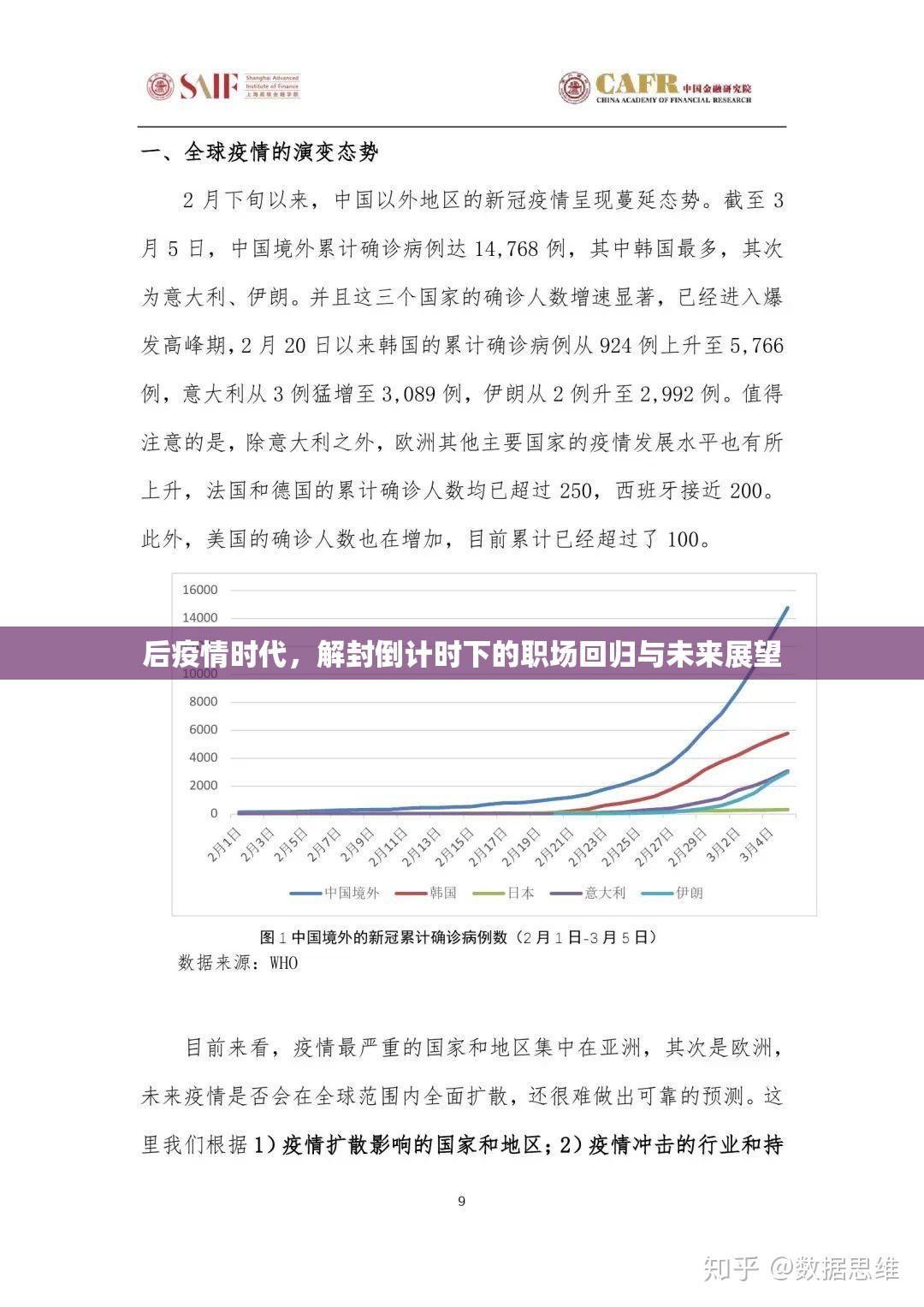
当新冠疫情的风暴逐渐从全球性的公共卫生危机转变为一种区域性、季节性的健康挑战时,一个盘旋在许多人脑海中的问题非但没有消散,反而愈发清晰:“新冠难道没有特效药吗?” 这个看似简单的问题,背后却交织着公众的期待、科学的局限、媒体的渲染以及商业的博弈,构成了一幅复杂而深刻的图景。

要回答这个问题,我们首先必须厘清一个核心概念:什么是“特效药”?
在公众的普遍认知里,“特效药”近乎于一种“神药”——它应该像抗生素对付敏感菌一样,能够精准、快速、彻底地杀灭病毒,药到病除,且副作用极小,这种期待源于人类对抗传染病的辉煌历史,例如青霉素之于细菌感染,青蒿素之于疟疾,将这种期望完全投射到新冠病毒(SARS-CoV-2)上,却可能是一种认知上的偏差。
从科学现实来看,我们至今尚未拥有符合公众理想化标准的、能“根除”病毒的新冠“特效药”,但这绝不意味着医学界在新冠治疗领域束手无策、毫无建树。 真相,存在于“特效药”定义的灰色地带与阶梯式的疗效图谱中。
第一层现实:抗病毒药物的“狙击”与局限。
科学界确实开发出了具有显著抗病毒效果的药物,其中最著名的当属Paxlovid(奈玛特韦片/利托那韦片组合包装),它通过抑制病毒复制所必需的一种蛋白酶,从而有效阻断了病毒在人体内的“扩军”,临床数据表明,在感染早期、症状轻微的高风险人群中使用,它能显著降低重症和死亡的风险。
它并非完美无缺的“神药”,其一,它有严格的用药窗口期,通常要求在症状出现5天内使用,一旦错过,效果大打折扣,其二,它存在一定的药物相互作用,对肝肾功能也有要求,并非人人适用,其三,它主要目标是“防重症”而非“秒杀病毒”,部分患者可能出现“复阳”现象,默克的莫诺拉韦等药物也扮演着类似角色——它们是抗击新冠的重要武器,是“有效药”,但离公众想象中的“万能特效药”尚有距离。
第二层现实:免疫系统的“助攻”与“风暴”。
面对新冠病毒,我们自身的免疫系统才是第一道也是最根本的防线,另一大类“特效”治疗,实则是对免疫系统的“调控”,在疫情初期,地塞米松等糖皮质激素被证实能有效抑制重症患者体内过激的免疫反应(即“细胞因子风暴”),从而大幅降低死亡率,这种“老药新用”无疑是治疗学上的一大胜利,但它针对的是疾病的后果(过度炎症),而非病毒本身。
各种单克隆抗体药物也曾被寄予厚望,它们像“精确制导的导弹”,能中和病毒,可惜,病毒的高速变异使得这些抗体药物很容易“脱靶”,随着奥密克戎及其后代变异株成为主流,多数抗体药物已宣告失效,这生动地揭示了研发针对RNA病毒“特效药”的艰巨性——我们是在一个移动的靶子上进行瞄准。
为什么研发不出“根除型”特效药?
- 病毒的特性: SARS-CoV-2是一种RNA病毒,变异速度快,结构相对简单却善于“伪装”和逃逸,针对其某一环节设计的药物,可能因病毒的关键蛋白一个氨基酸的改变而失效。
- 感染的进程: 新冠病毒感染分为病毒复制期和免疫病理期,真正的“特效”抗病毒药只在早期病毒复制期有效,当患者发展为重症时,主要矛盾已转向机体自身的免疫损伤,此时再使用抗病毒药,犹如贼已烧房再去抓贼,为时已晚。
- 研发的难度与成本: 从头研发一款全新、广谱、高效、安全的抗病毒药物,需要漫长的周期、巨大的投入和严格的临床试验,其难度远超公众想象。
结论与反思:重新定义“特效”与聚焦“防患于未然”
回答“新冠难道没有特效药吗?”这个问题,更准确的表述或许是:我们拥有能够有效降低重症率和死亡率的“治疗药物”,但尚未发现能轻易终结感染、适用于所有人群和所有阶段的“完美特效药”。
这场关于“特效药”的追问,更像是一堂深刻的公共卫生科普课,它提醒我们,在复杂的微生物世界面前,人类的医学科技仍有其边界,与其执着于寻找一枚“银子弹”,不如将视角转向更具性价比和普适性的战略:
- 疫苗的基石作用: 疫苗虽非治疗药物,但它是预防重症和死亡的“前置性特效药”,是构建群体免疫屏障的根本。
- 早诊早治的理念: 认识到抗病毒药物的黄金窗口期,一旦出现症状、检测阳性,尤其是高风险人群,应及时咨询医生,评估用药必要性。
- 多层次防护体系: 包括公共卫生措施、个人防护习惯、医疗资源储备等,共同构成抵御疫情的坚固防线。
新冠“特效药”的迷思,折射出人类对健康的永恒追求与对科学不确定性的焦虑,科学的发展是渐进式的,它无法总是提供简单完美的答案,但正是在这种不断的追问、探索和调整中,我们得以更理性、更从容地面对未来的健康挑战,我们手中的武器或许不“神”,但它们真实、有效,并且仍在不断进化,这本身就是人类智慧与韧性的证明。

 微信扫一扫打赏
微信扫一扫打赏